
いつ頃からリンパ節が腫れているのか、痛みや倦怠感などの全身症状の有無を確認します。特定の地域によるウイルス感染が原因であることも考えられるため、出生地を聞かれることもあります。
腫れの形やかたさ、場所、痛みがあるかどうかなどを触診します1,3)。
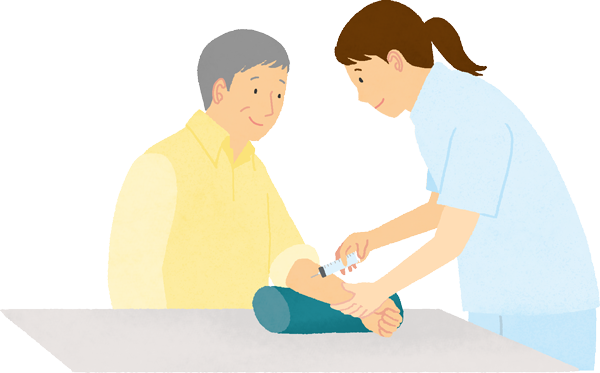
血液細胞の数、肝機能、腎機能、ウイルス感染の有無、血液中のがん細胞の有無、C反応性タンパク(CRP)やアルブミンなどの数値を調べます3)。
濾胞性リンパ腫の診断後、治療方針を決定するためにβ2ミクログロブリンというタンパクの値を調べることがあります。
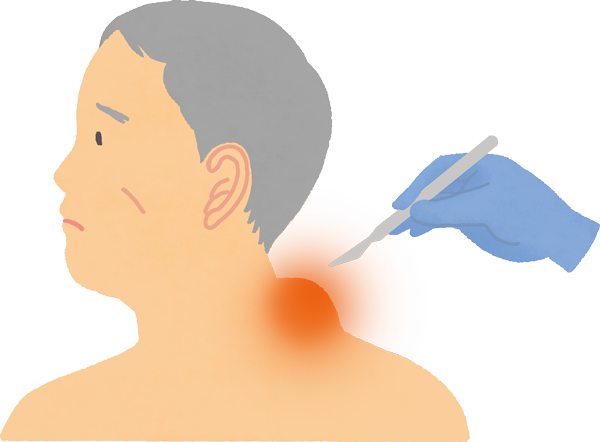
リンパ節の腫れの原因を調べるため、鎖骨の上や首(頸部)、わきの下、足の付け根の上あたり(鼠径部)など、なるべく患者さんの負担が少ない部位を選び、リンパ節を丸ごと、もしくは一部を採取します3,5)。採取したリンパ節は病理検査、細胞表面マーカー検査、染色体検査、遺伝子検査などに用います3)。
濾胞性リンパ腫では、染色体検査で14番染色体q32と18番染色体q21に異常がみられることや、細胞表面マーカー検査ではCD10やCD20、BCL-2などの抗原(マーカー)がみられることが知られています3,4)。
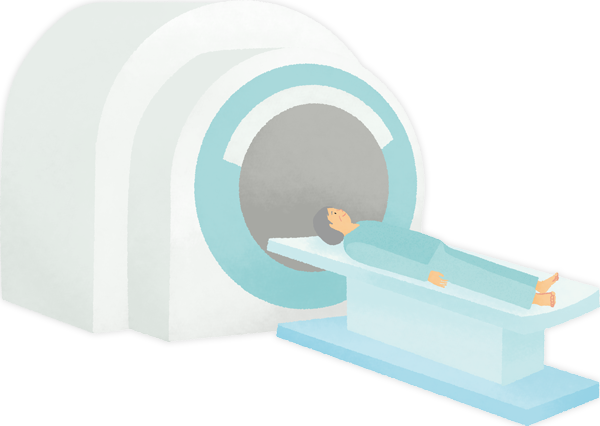
リンパ節の病変の広がり(病期)を調べるために、レントゲン、CT、MRI、PET-CT(FDG-PET)などの画像検査を行います1-3)。
FDG-PET検査はがん細胞がブドウ糖を多く取り込む性質を利用した検査で、放射性元素がついたブドウ糖類似物質を投与することで、がん細胞が集まっている場所を調べるものです1,3)。
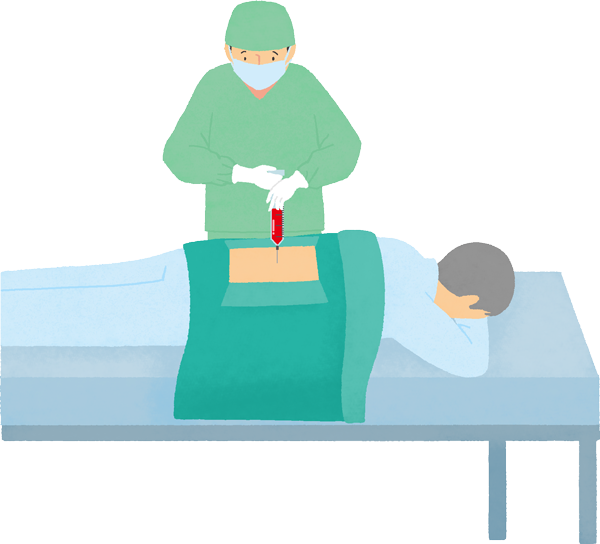
がん化したリンパ球が骨髄へ入り込んでいないか(骨髄浸潤)を確認するため、骨髄の検査を行うことがあります4)。
骨髄穿刺では骨髄に針を刺し、骨髄液を吸引します。骨髄生検では、やや太い針で骨髄組織の一部を採取します3)。




